Die Sicherung der Gesundheitsversorgung ist eine wesentliche öffentliche Aufgabe. Um auf zukünftige Herausforderungen rechtzeitig reagieren zu können, braucht es eine Gesamtsicht sowie Vorgaben, wohin sich das Gesundheitssystem entwickeln soll. Das wird durch bundesweite und regionale Planungsinstrumente erreicht. Unter dieser Prämisse arbeitet das Kepler Universitätsklinikum intensiv daran, klinische Prozesse zu optimieren und die Zusammenarbeit zwischen den einzelnen Fachabteilungen zu fördern, um so noch mehr Versorgungswirksamkeit für Patientinnen und Patienten zu erreichen. In diesem Kontext wird auch die 2. Etappe der Spitalsreform II umgesetzt.
Die Strategie in der Patientenversorgung des Kepler Universitätsklinikums baut auf der Unternehmensphilosophie und den strategischen Grundsätzen der Geschäftsführung auf. Eine besondere Bedeutung gewinnt dabei die sogenannte Zentrumsmedizin. Hierbei geht es um die (standort)übergreifende Vernetzung und Bündelung von Leistungen innerhalb des Kepler Universitätsklinikums. Diese ist notwendig, um auf aktuelle und absehbare Versorgungsbedürfnisse der Patientinnen und Patienten bestmöglich und angemessen reagieren zu können.
Beispiele für bereits bestehende Zentren: Allergie Zentrum, Zentrum für Altersmedizin, Tumor Zentrum, Endoskopie Zentrum, Kinderherz Zentrum, Brustkompetenz Zentrum, Kinderwunsch Zentrum.
Gemeinsames Ziel dieser Zentren ist, durch noch engere Kooperation und Abstimmung zwischen den einzelnen Fachabteilungen das Zusammenspiel aller am Behandlungsprozess beteiligten Berufsgruppen noch weiter zu verbessern und damit einen echten Mehrwert für Patientinnen und Patienten zu erreichen.
„Das Kepler Universitätsklinikum bietet mit mehr als 50 unterschiedlichen Leistungsbereichen eine enorme Vielfalt an medizinischen Kompetenzen. Dies ist eine ideale Voraussetzung dafür, Leistungsbereiche zu bündeln, wovon Patientinnen und Patienten als auch Studierende bestmöglich profitieren“, sagt der medizinische Geschäftsführer des Kepler Universitätsklinikums Dr. Heinz Brock.
Die Psychiatrie ist der größte Fachbereich im Kepler Universitätsklinikum. Derzeit gibt es sechs Kliniken für Psychiatrie (Psychiatrie 1, Psychiatrie 2, Psychiatrie mit Schwerpunkt Suchtmedizin, Psychiatrie mit forensischem Schwerpunkt, Neurologisch-Psychiatrische Gerontologie und Kinder- und Jugendpsychiatrie) sowie ein Departement für Psychosomatik und ein Institut für Psychotherapie.
Im Rahmen eines Projektes soll bis Ende 2019 ein konkretes Umsetzungskonzept erarbeitet werden. Zum Projekt- und Zentrumsleiter wurde Primarius Dr. Kurosch Yazdi, Vorstand der Klinik für Psychiatrie mit Schwerpunkt Suchtmedizin, bestellt.
In der folgenden Abbildung wird die Zielstruktur des Klinikzentrums Psychiatrie dargestellt.
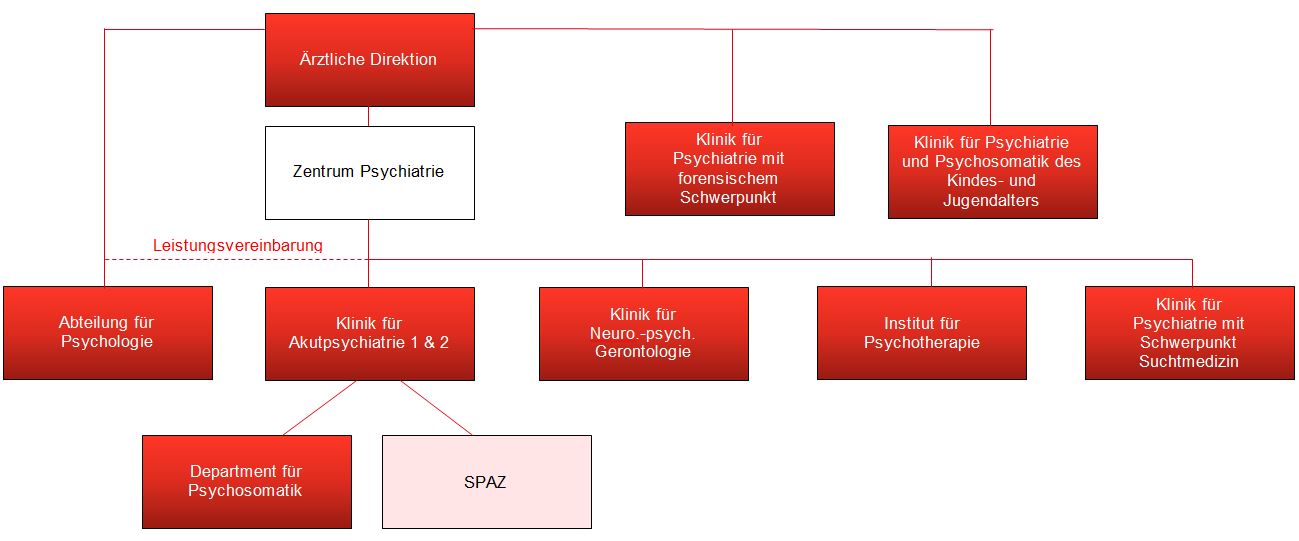
Die Errichtung des Klinikzentrums ist eine Möglichkeit zur Neuorganisation des psychiatrischen Bereiches, wodurch nachhaltig die Erbringung medizinischer Spitzenleistungen sichergestellt und eine optimale Struktur als Grundlage für die Ausschreibung eines universitären Lehrstuhls geschaffen wird. Mit dem Einsatz eines Zentrumsleiters wird ein konkreter Ansprechpartner etabliert.
Das Klinikzentrum Psychiatrie verfolgt u.a. folgende Ziele:
Der Nutzen für die Patientin/den Patienten:
Die innerdienstliche und fachliche Verantwortung der Klinik- und Institutsvorstände bleibt erhalten. Es geht um eine intensivere fachliche Abstimmung und Weiterentwicklung des gesamten Psychiatriebereiches.
„Bei der Neuorganisation der Psychiatrie war es uns wichtig, dass dieser wichtige und sehr renommierte Bereich auch die entsprechende Positionierung innerhalb des Kepler Universitätsklinikum erfährt und für die universitären Herausforderungen der Zukunft gut gerüstet ist. Das Projekt soll bis Jahresende 2019 finalisiert werden“, so die kaufmännische Geschäftsführerin Mag.a Dr.in Elgin Drda.
Mitte 2018 wird es im Kepler Universitätsklinikum zu einem weiteren wichtigen Schritt in der Umsetzung der Spitalsreform II kommen. Der Landtagsbeschluss aus dem Jahr 2011 sieht den Abbau von insgesamt 41 stationären Betten vor. Hintergrund für diesen Maßnahmenbeschluss war ein Paradigmenwechsel in der Medizin, der ambulanten und tagesklinischen Behandlungsformen den Vorzug gibt.
„Generell geht der Trend der modernen Medizin von stationärer Behandlung in Richtung teilstationär und ambulant. Dies gilt auch für die Psychiatrie. In diesem Sinne wurden in den letzten Jahren entsprechende Strukturen aufgebaut, nämlich die Erweiterung der psychiatrischen Tagesklinik, Neuschaffung der sogenannten Tagesstruktur, Nachsorgeambulanz usw.. Nun sollen auch im Rahmen einer engeren Zusammenarbeit der psychiatrischen Kliniken innerhalb des Neuromed Campus die Behandlungsabläufe optimiert werden. Damit können wir dem Versorgungsauftrag trotz des Bettenabbaus gerecht werden“, sagt Prim. Dr. Kurosch Yazdi, Leiter der Klinik für Psychiatrie 5 mit Schwerpunkt Suchtmedizin.
„Eine zeitgemäße Psychiatrie stellt ambulant vor stationär und folgt damit einem generellen Trend in der Medizin: In allen medizinischen Disziplinen haben sich die stationären Aufenthaltsdauern verkürzt. Psychiatrische Behandlung beinhaltet immer wieder auch die Anleitung zum verbesserten Umgang mit oft chronischen Störungen und ist inklusiv orientiert, sollte also in das „normale“ Umfeld eingebettet sein. Die Zeiten, in denen psychische Erkrankungen dazu führten, dass Patientinnen und Patienten lange Zeit in stationären Einrichtungen verschwanden, sind glücklicherweise vorbei. Längere Aufenthalte sind heute nur dann indiziert und unumgänglich, wenn es sich um ausnehmend schwere Erkrankungsepisoden oder Erkrankungen mit Selbst- oder Fremdgefährdungspotential handelt“, sagt Prim.a Dr.in Adelheid Kastner, Vorstand Klinik für Psychiatrie mit Forensischem Schwerpunkt.
Die erste Etappe der Umsetzung der Spitalsreform II erfolgte bereits im Mai 2013, im letzten Schritt werden nun Ende Juni 2018 die noch ausstehenden 15 Betten abgebaut. Parallel dazu erfolgte der Aufbau ambulanter und tagesklinischer Strukturen.
Nachstehender Überblick veranschaulicht, welche niederschwelligen Strukturen in den letzten Jahren aufgebaut und in Betrieb genommen wurden. Insgesamt wurden aus diesem Titel 32 zusätzliche Dienstposten geschaffen (siehe Abbildung).

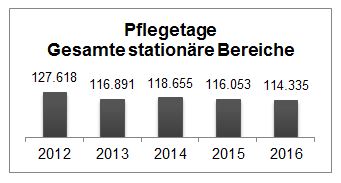
Die Entwicklung der teilstationären Bereiche Tagesklinik und Tagesstruktur haben sich entsprechend gut etabliert und werden verstärkt ausgelastet. Durch die gesetzten Maßnahmen konnte die Anzahl der Pflegetage in der psychiatrischen Betreuung seit 2012 kontinuierlich gesenkt werden, liegt aber derzeit noch immer über dem Österreichschnitt (siehe Abbildung).
Der ÖSG (Österreichischer Strukturplan Gesundheit) stellt die Grundlage für die Regionalen Strukturpläne Gesundheit (RSG) dar, die vom jeweiligen Land und den zuständigen Sozialversicherungsträgern vereinbart werden und die die Versorgung im Detail regeln.
Der derzeit gültige ÖSG 2017 sieht für die Psychiatrie eine minimale bzw. maximal Bettenmessziffer (BMZ) pro 1000 Einwohnerinnen und Einwohner vor.
Selbst nach der Umsetzung der Spitalsreform II und dem Abbau von 15 Betten beträgt die BMZ pro 1000 Einwohner in Oberösterreich 0,47 und liegt damit im oberen Bereich des vom Bund vorgegebenen Richtwertes.
Neben dem Ausbau des niederschwelligen Bereichs begleiten folgende unterstützende Maßnahmen zur Entlastung des stationären Bereiches die Umsetzung der Spitalsreform II:
„Durch den Aufbau der niederschwelligen Patientenstrukturen in den letzten Jahren wird es möglich sein, die letzte Etappe der Spitalsreform II verantwortungsvoll umzusetzen. Es ist uns bewusst, dass dieser Schritt eine große Herausforderung für alle Beteiligten darstellt. Andere Bundesländer haben diesen notwendigen Schritt hin zu mehr ambulanter Versorgung bereits gesetzt. Wir haben in mehreren internen Gesprächen die fachlichen Aspekte, Sorgen und Anliegen intensiv diskutiert und bedanken uns bei allen Mitarbeiterinnen und Mitarbeiter für die aktive offene Diskussion. Wir werden die Umsetzung bestmöglich begleiten“, so die Kollegiale Führung Dr.in Drda, Dr. Brock und Pflegedirektorin Pollhammer.

